消化器外科グループ

上部消化管グループ
Everything is for the Patient (Ancora Imparo)
~すべては患者さんのために~
上部消化管外科グループは数多くの医局員が手術手技の向上のみならず、学会発表、研究活動、論文活動に励んでまいりました。固定スタッフは2-3名ですので、研修医の先生の力も借りながらも上部消化管悪性腫瘍を中心に診療を行っております。
対象疾患
食道癌、胃癌といった上部消化管悪性腫瘍を中心に、良性疾患(粘膜下腫瘍、食道破裂、十二指腸潰瘍穿孔)も診療しております。
解剖
食べ物を食べると食道から胃に入り、その後十二指腸へ流れていきます。胃の入り口を噴門、胃の出口を幽門、また食道と胃の境目を 食道胃接合部と呼びます。
組織中のリンパ液はリンパ管に集められて、周囲のリンパ節へ到達します。その後、大動脈の周りを通っていきます。リンパ節は胃や食道の周囲や、動脈の周囲に存在し、早い段階で転移が発生することから癌の手術ではそれらを原発巣と一緒に取り除くことが重要となります。
術式
食道癌
従来、食道癌は首、胸、お腹を大きく切り開いて行う開胸・開腹手術が標準とされてきました。最近では、胸やお腹に数か所小さな穴を開け、そこから胸腔鏡・腹腔鏡というカメラや鉗子を挿入して手術を行う胸腔鏡下食道切除術(VATS)が普及しています。
胸腔鏡下食道切除術をさらに発展させた方法で、自由度の高い鉗子や3次元(3D)画像、手振れ防止機能などにより、精細な手術を行うことのできるロボット支援食道切除術も2018年に診療報酬に収載され、保険診療で受けられるようになりました。
以下に当院で施行している食道癌の手術について説明します。
- ロボット支援下(胸腔鏡下)胸部食道全摘+胸部リンパ節郭清:手術時間5時間程度
食道は胸の中にありますので、癌を含めた胸部食道をリンパ節と共に切除します。 - 腹腔鏡による胃を用いた後縦隔経路による再建:手術時間3時間程度
次に、切除した食道の代わりになる代用食道を胃を用いて作成します(胃が使用出来ないときは、主に小腸を使用します)。胃を剥離し、細くて長い胃の管(胃管)を作成します。同時に腹部リンパ節も郭清します。食道再建の経路は、生理的な後縦隔経路とし胃管を持ち上げて、頸部で頸部食道と吻合します。
あわせて術後の栄養投与のルートとして胃瘻あるいは腸瘻チューブを挿入します。 - 頸部操作:手術時間2時間位
頸部を切開し、頸部食道を剥離します。同時に頸部リンパ節も郭清します。
食道癌のリンパ節転移は、頚部・胸部・腹部の3領域に転移する可能性がありますが、食道癌の部位によっては頸部のリンパ節郭清は行わない場合もあります。
胃癌
早期胃癌では、腫瘍の端から2cm以上、進行胃癌では限局型では3cm、浸潤型では5cm以上の距離を口側に確保して切除するようにします。そのためどのように切除し、どのように新しい食べ物の通り道を作る(消化管再建)かが大切となります。
[切除術式]
以下に代表的な術式を示します。
- 幽門側胃切除
- 噴門側胃切除
- 胃全摘術
従来、胃癌はお腹を大きく切り開いて行う開腹手術が標準とされてきました。最近では、お腹に数か所小さな穴を開け、そこから腹腔鏡というカメラや鉗子を挿入して手術を行う腹腔鏡下胃切除術が普及しています。
腹腔鏡下手術をさらに発展させた方法で、自由度の高い鉗子や3次元(3D)画像、手振れ防止機能などにより、精細な手術を行うことのできるロボット支援胃切除術も2018年に診療報酬に収載され、保険診療で受けられるようになりました。
いずれの手術も高度な技術が必要であり、ロボット支援手術は、施設、術者や助手の基準が細かく定められています。
ロボット手術コンソールの様子
診療実績
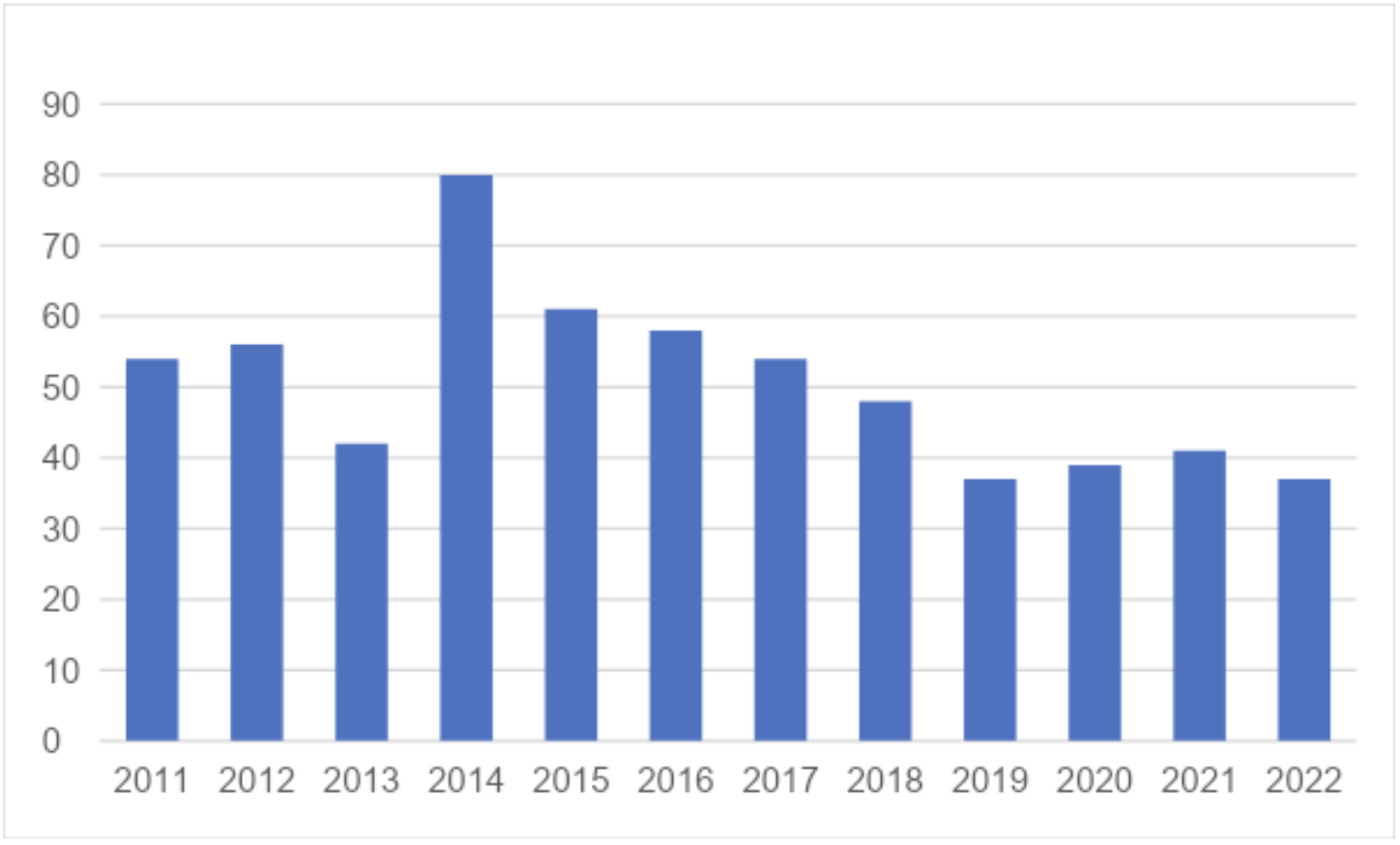
食道癌、胃癌の悪性腫瘍を中心に年間100例程度施行しております。
胃癌診療に関しましては医療の急速な進歩により、多様化、複雑化してきており具体的には低侵襲手術の普及、免疫治療などの薬物療法の専門化などがあげられます。2023年度からは日本胃癌学会による施設認定制度が開始され当院は県内唯一の認定施設Aとなることが出来ました。
食道癌診療に関しましても同様に低侵襲手術を継続して行ってまいりました。以後は症例を重ねていき、現在はほぼすべての切除可能症例はロボット支援下で施行しております。胃癌同様、化学療法も当グループにて積極的に施行しております。
表1 食道癌根治手術症例推移
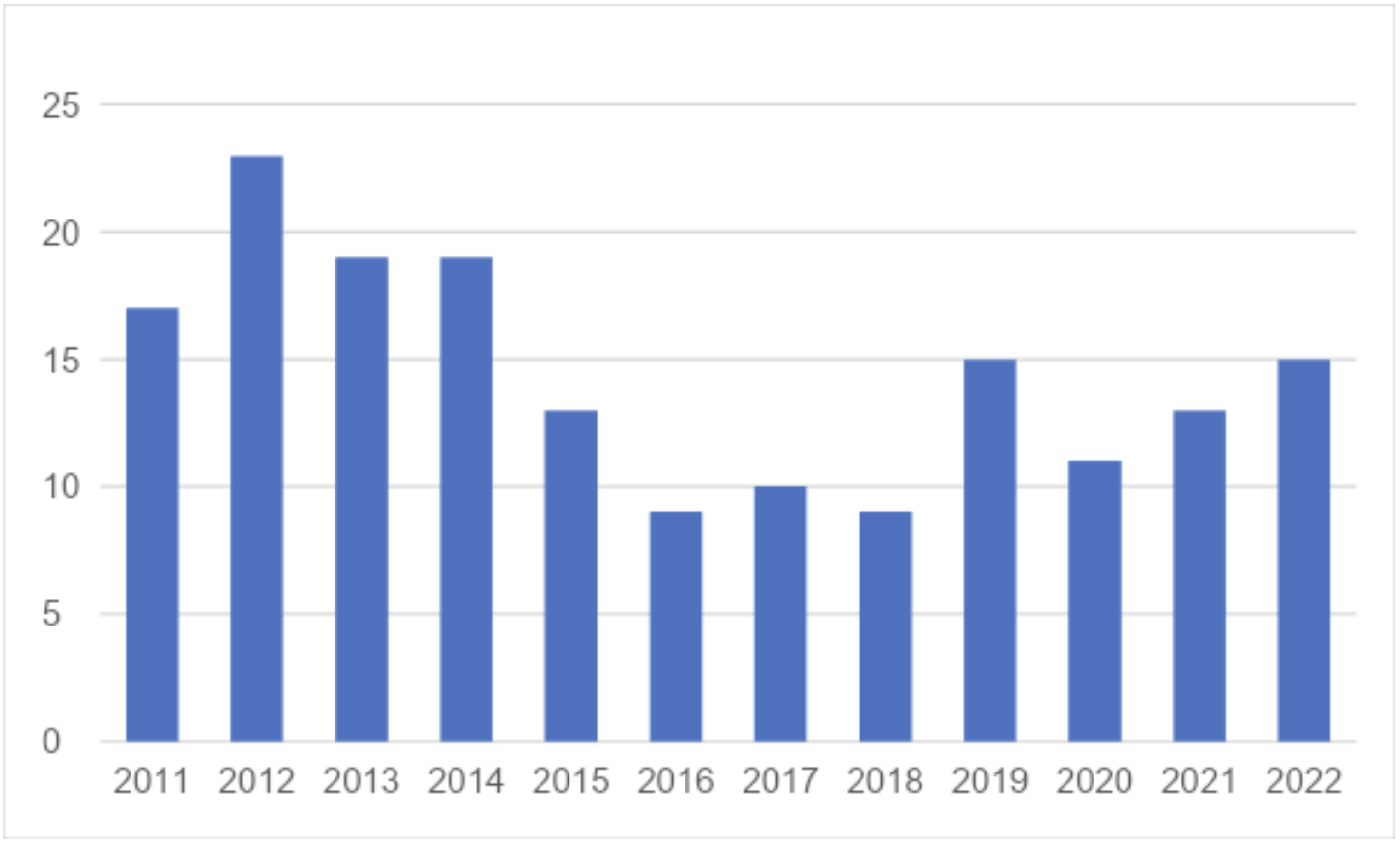
表2 胃癌根治手術症例推移
スタッフ紹介
- 松原 毅(講師)副診療科長
H12年卒 - 梶 俊介(助教)
H24年卒 - 岡村 拓樹(医科医員)
R2年卒
下部消化管グループ
県内の大腸癌治療の均てん化にむけて
~腹腔鏡からロボット支援下手術、薬物療法まで~
下部消化管グループは、消化器・総合外科の中でも最も手術件数が多いのが特徴です。大学病院ですが、悪性腫瘍の手術だけではなく、良性疾患(ヘルニア、肛門疾患など)も積極的に行っていますので、守備範囲が広いのも特徴の一つです。ライフワークバランスを重視した日常診療と若手の教育の充実をモットーに活動しています。
対象疾患
結腸、直腸がんなど下部消化管悪性腫瘍が中心ですが、良性疾患(ヘルニア・肛門疾患など)や緊急手術にも対応しています。また、炎症性腸疾患(IBD)に対する治療を消化器内科と協力しながら積極的に行っています。
解剖
食物は胃、十二指腸を通った後、5~7mもある小腸を通り、栄養が吸収されます。その後、大腸(盲腸、上行結腸、横行結腸、下行結腸、S状結腸、直腸)を通る過程で水分が吸収され、便となって肛門から排泄されます。大腸グループでは、この小腸~大腸~肛門に生じる悪性腫瘍、炎症性腸疾患、痔や痔瘻といった良性疾患に対する外科手術を行っています。
また、腹壁瘢痕ヘルニアや鼡径ヘルニアなどの腹壁の疾患についても外科手術による修復を行っています。
術式
結腸がん
がん(悪性腫瘍)の手術は、原発巣だけではなく、その周囲のリンパ節を一緒に切除(リンパ節郭清)する必要があります。 そのため、結腸がんの手術では、がんの位置や進行度によって、回盲部切除術、結腸右半切除術、結腸左半切除術、S状結腸切除術を選択します。
標準治療はお腹を大きく切開する「開腹手術」ですが、傷が大きいため、体への負担や術後の痛みは強いことがデメリットです。
近年は腹腔鏡と呼ばれる機器が発達し、小さな傷で行うことができ、体に負担の少ない「腹腔鏡手術」が実施されることが多くなりました。当院でも、早期~進行がんにおいて積極的に導入しており、術後の疼痛や入院期間の短縮につながっています。しかし、高度に進行した腫瘍や大きな腫瘍では難易度が高く、手術時間が長くなることがデメリットとして指摘されています。その場合は、術中に開腹手術へ移行することもあります。
また、結腸がんはその他の消化器がんと比較し、抗がん剤治療(化学療法)の種類も多く、近年、腫瘍を縮小させ、切除“不能”から切除“可能”となる患者さんも増えています。さらに、肝転移や肺転移などの遠隔転移を伴う高度に進行した結腸がんであっても、腫瘍サイズや患者さんの状況などを総合的に判断したうえで、切除術が可能であれば根治を目指すこともできるようになっています。
そのために外科医をはじめ、放射線科医、病理医などの多職種と連携し、高レベルな集学的治療を行っています。
直腸がん
進行した直腸がんに対しては外科的手術が最も有効です。しかし直腸は骨盤内臓器に接し、骨盤底を支える大事な筋肉や排便や排尿に関わる神経に囲まれているため、直腸がんの手術は技術的に難易度が高いとされています。また、がんのできた場所や広がりによっては人工肛門を余儀なくされる場合もあります。更に手術を受けられた患者さんの10%程度に局所再発が起こることが知られています。
当科ではがんだけではなく患者さん自身の状態や希望を鑑みて治療を提供しています。例えば手術より前に放射線治療と抗がん剤治療を組み合わせてがんを小さくし、手術を行うことで肛門を残す可能性を高める治療を行っています(集学的治療)。肛門近くに発生した直腸がんであっても、括約筋と呼ばれる筋肉の一部のみを切除し、肛門を残しながら根治を目指す治療も行っています。直腸がん手術後の局所再発率を下げるために、側方節郭清と呼ばれるより広く切除する術式も積極的に取り入れています。また、残念ながら局所再発を来した患者さんにおいても、治癒の可能性も十分あることから再度手術で取り除く治療も行っています。これらの幅広い手術を従来の開腹手術だけでなく、腹腔鏡やロボットを用いた手術を中心に、経験豊富な大腸外科医が担当します。
IBD (Inflammatory Bowel Disease、炎症性腸疾患)
IBDでは、潰瘍性大腸炎とクローン病が代表的な疾患です。どちらも厚生労働省の難病指定病に認定されており、治療に難渋することがあります。消化器内科での治療が中心ですが、難治性の状態や癌が発生した場合など外科手術が必要になることがあります。状態に応じてですが、いずれの疾患の手術に関しても積極的に腹腔鏡手術を行っています。
~潰瘍性大腸炎~
重症例、薬物治療への抵抗例や発癌症例などが手術適応となり、手術は大腸全摘術が標準手術となります。当科では、腹腔鏡手術で2期的手術としており、1期目の手術では一時的に人工肛門を造設します。術後合併症がなければ、退院後に外来で検査を行いながら2期目の手術として人工肛門閉鎖の時期を決定していきます。
~クローン病~
腸管の狭窄による腸閉塞や瘻孔形成(病巣部と他の腸や腹壁などが交通する状態)で手術が必要となることが多いです。狭窄や瘻孔形成した腸管は切除することになりますが、クローン病は再燃することもあり、何度も手術が必要になることもあります。
また、クローン病は痔瘻を合併することも多く、痔瘻も手術が必要です。多くはseton法という痔瘻部分にシリコン製のゴムを通しておき排膿を促す手術を行います。2021年、アロフィセル®という、健康成人の皮下脂肪組織から分離した幹細胞を培養して作られた再生医療等製品が承認され、当院でも2023年2月より使用開始しています。
良性疾患
~鼠経ヘルニア~
鼠径部(脚の付け根)の壁が脆弱化し腹腔内の構造物が腹膜を被った状態で筋肉を突き抜けて出ることを鼠経ヘルニアといいます。術式として主に腹腔鏡下ヘルニア修復術(TAPP法)を採用しています。腹腔内から腹膜を剥がし、その向こうにメッシュと呼ばれる腹壁の代わりとなるシートを置いてくる方法です。前立腺癌術後の方にも十分な検証のもと積極的に行っています。
~直腸脱~
直腸が肛門外に反転し脱出する状態を直腸脱といいます。当院では腹腔鏡下直腸後方固定術(Wells法)を行っています。腹腔鏡で直腸周囲を剥離して直腸を引き上げ、直腸をメッシュで覆い、仙骨に固定する方法です。腸管切除・吻合を行わないため、翌日から食事開始可能であり、術後数日で退院可能です。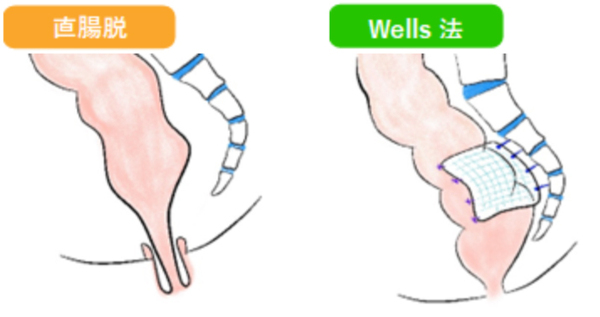
ロボット手術
2018年より直腸がん、2022年より結腸がんに対してロボット手術が保険適用となりました。当科では、それぞれ2019年、2022年より導入しています。ロボット手術の特徴としては、安定した術野の確保、3D画像、手ブレのない鉗子操作などによる精密な手術操作が可能となることです。従来の腹腔鏡手術と比較して、手術精度や安全性の向上が期待できます。大腸がん全般に適応がありますので、引き続き積極的に実施していく予定です。
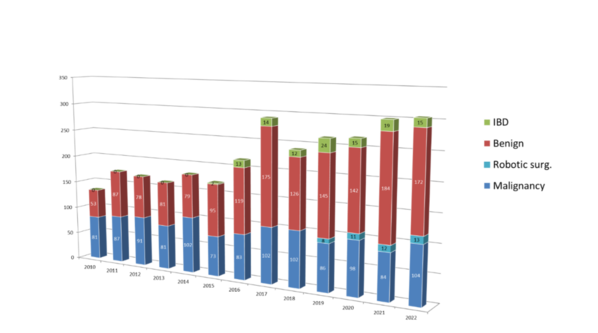
診療実績
大腸がんなど年間約100例程度の悪性腫瘍手術を実施しています。それ以外にも、良性疾患や炎症性腸疾患手術も行っており、年間手術件数は約300件となっています。グループ内には、日本内視鏡外科学会技術認定医が3名、直腸領域のロボット支援手術プロクターも1名在籍しており、手術精度および安全性の高い手術の実施体制が整っています。
手術だけではなく、大腸がんに対する薬物療法(化学療法や免疫治療)も行っており、術後の補助化学療法から、切除困難な患者さんに対する治療も積極的に行っています。
今後は、ロボット手術を中心とした大腸がん治療を行うべく、ロボット手術術者の増加、若手外科医の知識と技術向上を積極的に取り組んでいきます。
スタッフ紹介
山本 徹(准教授) H11年卒
谷浦 隆仁(助教) H24年卒
石飛 一成(助教) H26年卒
岸本 彩奈(医科医員) H26年卒
井上 圭亮(医科医員) H28年卒




